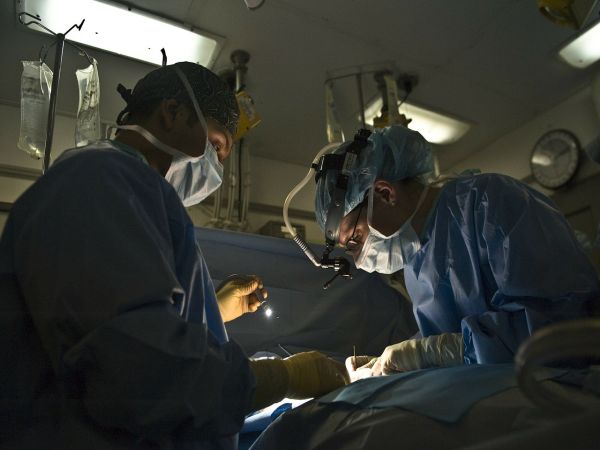
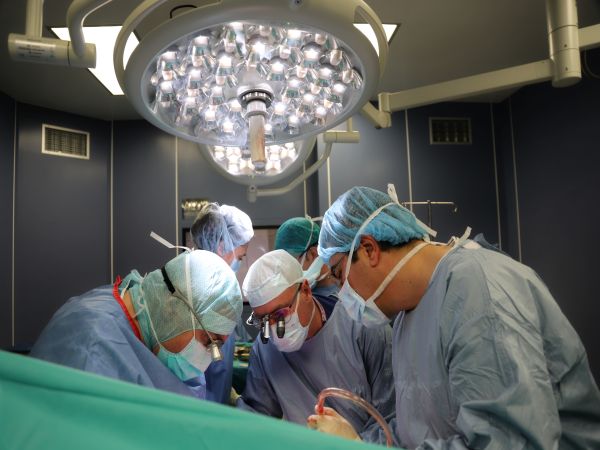
Увеличава се изоставането ни от световните и европейски тенденции в сферата на интервенционалната кардиология, диагностиката и хирургията. Това заяви д-р Любомир Димитров, кардиолог Отделение по детска кардиология в Националната кардиологична болница, в подкаста на БНР „В центъра на системата“.
По думите му една от основните причини е, че специалността е изключително скъпа. „Имаме интерес от страна на младите лекари, но водещ е кадровият проблем при средния медицински персонал, и то не само при нас, но и в много държави по света. Обучението на медицинските сестри в детската кардиология се извършва при постъпването им на работа, но преди години недалновидната политика на държавата доведе до тежка криза в цялото детско здравеопазване. Тогава беше премахнато профилирането на медицинските сестри. Въпреки това проблемът не е само в недостига на детски медицински сестри, а на медицински сестри изобщо“, каза д-р Димитров.
Той уточни, че най-големият недостиг на сестри е в Отделението за следоперативно лечение. „Това води до намаляване на броя на оперираните пациенти, както и до листа на чакащи, но този проблем може да бъде решен само от държавата“, заяви д-р Димитров.
Кардиологът съобщи, че у нас годишно се раждат около 600 деца с вродени сърдечни малформации, или 1% от всички новородени. „От около 100 хиляди новородени в света 380 с вродени сърдечни пороци се нуждаят от операция в първата година. Тоест в България от операция в първата година от живота си се нуждаят 230 малки пациенти с кардиопатия или вроден сърдечен порок. 25 на сто от нашите пациенти са спешни, това често са животозастращаващи състояния“, сподели д-р Любомир Димитров.
Той беше категоричен, че по отношение на финансирането, детските кардиолози не мога да се оплачат, защото цените на клиничните пътеки са увеличени сериозно. Проблем обаче са консумативите, които не могат да бъдат произведени заради недостиг на суровини.
„Няма суровини за медицинските изделия в кардиохирургията заради ембаргото над редки метали от Русия. При процедурата на Рашкин, в която се използва балонен катетър, имаше период, в който в Париж са били останали само с един катетър“, подчерта кардиологът.
По думите на д-р Димитров проблем за България е феталната ехокардиография на плода, която не е част от пакета по НЗОК за пренатална диагностика.
"Имаме опитни колеги гинеколози, които могат да разпознаят чрез този метод белезите на вродените сърдечни малформации. Имаме и трима специалисти по феталната ехокардиография. Това е тясно специализирана дейност и тези пациентки, при които се открие ВСМ на плода трябва да бъдат насочени към нас, а те след това се насочват за раждане в "Майчин дом"- този процес между двете болници е добре регулиран", поясни д-р Димитров.
Затруднено е проследяването на тези деца, които са от провинцията. В страната няма добре подготвени кадри. Няма специализиран транспорт за критично болни деца, които най-често са новородени.
"Това е проблем от десетки години, тези деца понякога се превозват в линейки, а това трябва да става със санитарна авиация. Болното новородено дете е изключително крехко, трудно се адаптира и ако имаме недобре отоплени линейки, недобре оборудвани кувьози, недостатъчно обучен персонал - не са малко случаите, в които такива деца загиват при транспорт. Не само у нас. В Германия 30 на сто от спешните новородени, болните новородени загиват при транспорт, който е изключително висок процент при цялата технологична мощ на държава като Германия...", поясни още кардиохирургът.
По думите му един транспортен самолет и един транспортен хеликоптер биха покрили нуждите на страната от медицинска авиация.
Целия епизод на подкаста може да чуете тук.