Когато мораториумът върху т.нар. нови молекули падна в края на миналата година с дружните усилия на пациенти, депутати, президента, омбудсмана и цялото общество, което реагира остро на опита да се ограничи достъпът до модерно лечение с цел икономии за НЗОК, всичко предвещаваше, че щастливата развръзка няма да трае дълго. Няколко месеца по-късно НЗОК вече признава, че разходите й за лекарства са нейният най-сериозен проблем и я тревожат повече дори от дълговете към чуждите здравни каси, които завихриха политически скандал и управленска криза в касата. Това пише в анализ на сайта Mediapool.bg относно преразхода на средства за лекарства.
Предвиденият от касата мораториум, който падна в последния момент, засягаше 32 иновативни медикамента, като прогнозният разход за тях бе 40-50 млн. лева, но реално сметката би трябвало да е по-малка, защото НЗОК ще започне да ги плаща едва след 1 април, когато влиза в сила новият Национален рамков договор, в който са предвидени някои клаузи относно контрола по отпускането и проследяването на лечението с тях. Потенциално с новите молекули ще се лекуват над 8 000 души с онкологични, ревматологични заболявания, множествена склероза, хепатит С, белодробна фиброза и някои други редки заболявания.
Проблемът е, че какъвто и да е разходът за новите терапии, той не е предвиден в бюджета на здравната каса, която в последните години е в системни преразходи за лекарства. Всяка година НЗОК залага по-ниски разходи за лекарства от тези, които реално е направила през предходната. И всяка година започва да плаща нови и скъпи терапии, които с всяка изминала година генерират все по-сериозен разход, който фондът все повече се задъхва да покрива.
Защо растат разходите?
Според фармацевтичните компании тези разходи се дължат на напълно обективни причини: застаряващото население, все повече лекуващи се хора, по-голяма продължителност на живота благодарение на новите медикаменти. В същото време разработването на всяко ново лекарство гълта огромни пари, а достигащите до пазара молекули трябва да избият инвестициите и за неуспешните разработки, поради което цената им е висока. "Разработването на нов лекарствен продукт струва милиарди, значително по-скъпо от това да изстреляш сателит в космоса", дадоха пример наскоро от индустрията.
Според здравните власти наред с обективните причини обаче разходите нарастват и заради липсата на достатъчен контрол по отпускането и прилагането на лекарствата, което силно изкушава и предразполага участниците в системата към злоупотреби, докато се занимават с това благородно и особено доходоносно начинание – лечението на хора с тежки заболявания.
През последните години бяха въведени доста законодателни промени, включително оценка на здравните технологии и отстъпки, с които фармацевтичните компании споделят риска от ръста на лекарствените разходи и връщат пари обратно в касата.
През миналата година фармацевтичните компании върнаха 168 млн. лева обратно в бюджета на НЗОК при 87 млн. през 2016 и 47 млн. лева през 2015 година. За 2018 година са планирани отстъпки от 160 млн., но реално ще са повече заради падналия мораториум.
Контролът обаче продължава да куца и здравната каса продължава да се чуди как да го подобри, за да не плаща за разхищение на лекарства, залитане в безконтролно и ненужно изписване на скъпи терапии или откровени кражби. А всяко нейно действие поражда равно по сила и противоположно по посока противодействие.
В това време влизат нови и нови молекули, които генерират стотици милиони левове разход и НЗОК продължава все така да се пита дали те отиват за лечението на когото трябва по възможно най-добрия начин.
Двоен ръст на разходите за някои терапии за 5 години
Ръстът в разходите на НЗОК за лекарства се дължи главно на навлизането на новите лекарства в областта на онкологията, ревматологичните заболявания и редките болести. Докато при онкологията на практика няма ръст в броя на болните, за чиято химиотерапия касата плаща, то при ревматологичните заболявания и редките болести новите терапии повличат след себе си и ръст на пациентите, чието лечение НЗОК покрива.
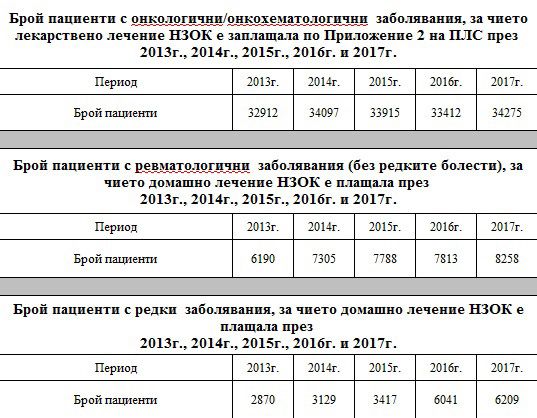
Така за 5 години - от 2013 до 2017 г. - разходът на НЗОК за лечението на пациенти с ревматологични заболявания е нараснал двойно от 38.4 на 78.6 млн. лева, за пациентите с онкологични заболявания повече от два пъти – от 172.4 млн. лева на 364 млн. лева, и за тези с редки заболявания също почти два пъти от 58.5 млн. лева на 102.6 млн. лева, като това е свързано и с двоен ръст на пациентите, получаващи терапия. Това показват данни на НЗОК, предоставени на Mediapool по Закона за достъп до обществена информация.
При различните терапии ръстът в разходите се дължи на различни причини.
Лечението на онкоболен е нараснало от 5 хил. на 10 хил. лева
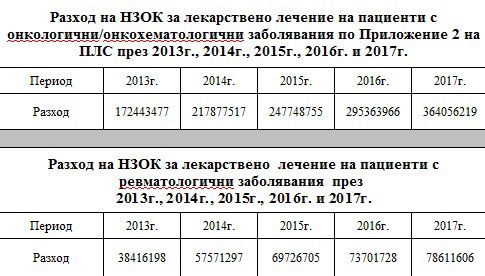
В онкологията например се наблюдава устойчив брой пациенти, за чиято химиотерапия НЗОК плаща. Броят им в различните години варира от 33 000 до малко над 34 000. За сметка на това обаче в този период средната стойност за лечението на един пациент с онкологично заболяване в болница е нараснала от 5 240 лева на 10 622 лева, според данните на НЗОК.
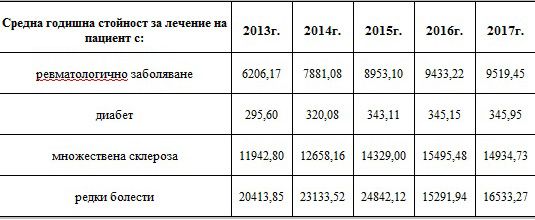

И ако средната стойност за лечението на пациент през миналата година е 10 000 лева като цяло, то средната стойност за лечението на един пациент с новите молекули в онкологията, влезли само през 2016 година, достига 40 000 лева.
Разходът сам по себе си не е най-важното, тъй като от далеч по-съществено значение е дали новата терапия превъзхожда и дава качествено по-добър терапевтичен резултат от старата, т.е. дали повишава преживяемостта спрямо стандартната терапия или пък води до пълно излекуване, което досега не е било възможно и т.н.
Не по-малко важно е обаче и как се предписва тя, предпочитана ли е пред старата само и единствено заради финансовите ползи, които би донесла за конкретно отделение и лекар и изхвърля ли се една трета от нея, каквато практика на разхищение не е чужда на нароилите се в последните години многобройни клиники, занимаващи се с химиотерапия.
Освен това анализ на НЗОК от миналата година показа фрапиращи разлики до десет пъти в стойността за лечението на един онкоболен в различните болници в страната, като противно на всякаква логика най-скъпото лечение не е във водещите университетски болници, поемащи най-големия и тежък поток пациенти.
Разходите за новите молекули скачат няколко пъти след навлизането им
Конкретно в онкологията, ръстът в разходите безспорно се дължи на навлизането на новите и скъпи терапии, които качват стойността за лечението на пациентите. Данните на НЗОК показват, че след първата година на навлизането им, в следващите 2-3 години разходите за новите молекули нарастват от 2 до 6 пъти. Ето защо не е странно, че НЗОК е сериозно притеснена за бюджета си след падането на мораториума и задаващата се порция нови молекули през следващата година.
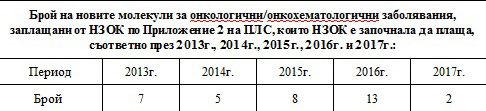
Например влезлите през 2014 г. нови молекули в областта на онкологията през първата година са генерирали разход от близо 4.5 млн. лева, през втората – 11.6, през третата той пада до 10.6 и през 2017 е вече 9.7.
За влезлите през 2015 г. молекули разходът на НЗОК през първата година е бил 6.8 млн. лева, през 2016 г. той вече е бил 29.7 млн. лева или над 4 пъти повече, а през 2017 г. достига 46.3 млн. лева.
За влезлите през 2016 г. нови молекули разходът е скочил от 13 млн. лева през първата на 45.5 млн. лева през втората година. Съответно и броят на пациентите, които се лекуват с навлизащите нови молекули, се увеличават през всяка следваща година.
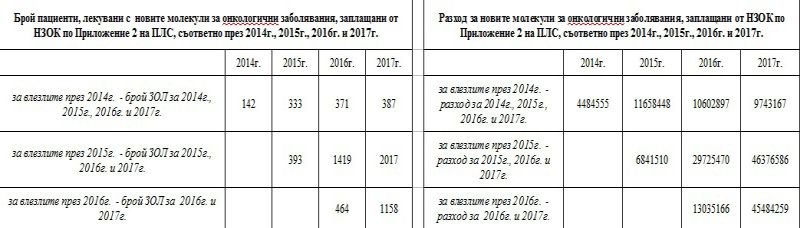
Естествено, скокът в разходите не е еднозначен, тъй като с назначаването на новите терапии се освобождава ресурс от старите, с които би се лекувал пациентът. Само по себе си обаче удвояването на разхода за лечението на един онкоболен за 5 години е достатъчно красноречив за тенденцията.
Ползите от скъпите терапии тънат в мъгла
Всичко това би трябвало да е довело до по-добри резултати за пациентите, но това никой не може да каже със сигурност, тъй като поради управленско безхаберие от няколко години страната ни не поддържа Национален раков регистър, който би трябвало да покаже увеличава ли се преживяемостта и с какви темпове за локализациите, за които навлизат иновативни терапии.
Едва от тази година започва да се прави и проследяване на терапевтичния ефект от новите молекули, което ще се случва в няколко големи болници в София, Варна и Пловдив. Целта е за тези медикаменти да се събират данни от употребата им в практиката и в последствие резултатите да служат за преценка дали да продължат да се плащат от здравния фонд.
Новите молекули в ревматологията и редките болести вървят с ръст на пациентите
При ревматологичните заболявания се наблюдава едновременно увеличаване на броя на пациентите, които ползват новите скъпи терапии и оттам и ръст в разходите на НЗОК.
Средната годишна стойност за лечението на един пациент с ревматологично заболяване е нараснала от 6 206 лева през 2013 г. на 9 519 лева през 2017 г., а броят на пациентите, за чието лечение НЗОК плаща е нараснал от 6 190 на 8 258.
Съответно броят на пациентите, които се лекуват с навлизащите нови молекули също нараства. Влезлите през 2014 г. нови молекули в ревматологията през първата година са ползвани от 255 души, докато през 2015 са вече 700, а през 2017 вече 774. Влезлите през 2015 г. нови молекули първоначално са достигнали до 451 души, а през 2017 година вече се ползват от 746 души.
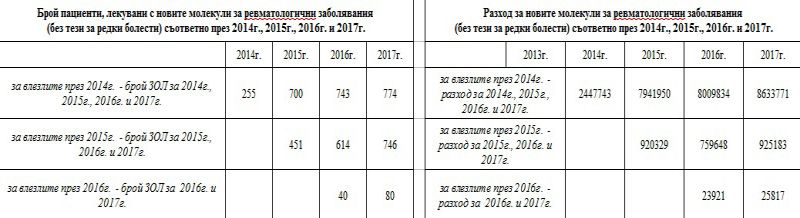

Редките болести са пример за това, че след навлизането на новите терапии броят на пациентите които ги получават, нараства драстично, тъй като за много от тях изобщо не е имало лекарство до този момент, но с времето разходът за лечението им пада.
Докато през 2013 година НЗОК е плащала за лечението 2 870 пациенти с редки заболявания, то през 2017 година те са вече 6 209. Същевременно средната годишна стойност за лечението на един пациент с рядка болест е била 20 413 през 2013, в последствие се е повишила до 24 842 лева през 2015 година, но през 2016 и 2017 година пада на нива от 15 000-16 000 лева.
Какво да се прави? Контрол (но електронен и не избирателен)
През последните години здравните власти започнаха да осъзнават проблемите в лекарствената политика, предприеха доста промени за по-ефективното изразходване на обществения ресурс, но контролът е трагичен и плахите опити за затягането му се посрещат с явна и скрита съпротива.
Така например миналата година под натиск НЗОК се отказа от намерението си да задължи болниците да въведат от 2018 година автоматизирани и полуавтоматизирани системи за приготвяне на лекарствата за химиотерапия, за да спре разхищението на скъпи медикаменти.
Мярката беше планирана, за да предотврати сегашната практика между 25% и 30% от скъпите препарати в онкологията да се изхвърлят от болниците. Опитите на Министерството на здравеопазването да въведе електронен търг за лекарствата, включително за медикаментите в онкологията, вече втора година удрят на камък заради постоянни обжалвания от индустрията.
Като цяло липсата на функциониращо електронно здравеопазване е основен препъни-камък пред здравните власти за осъществяването на адекватен контрол в реално време. Вместо това те тичат след събитията, контролират по документи вече свършили неща, а на фона на приказките за грандиозни злоупотреби няма тежко наказана болница с отнет лиценз и прекратен договор по доходоносна клинична пътека.
Показателен в това отношение е разказът на бившия зам.-министър на здравеопазването Мирослав Ненков за фиаското, което здравните власти претърпели при опит да направят внезапна проверка на химиотерапията в една болница: "Не можахме да я направим внезапна, защото някой веднага разказа. Още в 9 часа проверяващите са установили, че през лечебното заведение са минали над 30 души. Това значи: дошъл е, прегледан е, закачена му е системката, тя е изкапала. По документи всичко е идеално".
През тази година най-накрая трябва да бъде изградена националната здравно-информационна система, която да обхване всички участници – НЗОК, болници, аптеки и т.н. Включително като част от нея е планирано изграждането на експертна фармако-терапевтична система с подсистема за контрол на онколекарствата.
Стъпвайки върху подобрения електронен контрол, включващ и действащи регистри на пациентите, НЗОК може да използва данните от проследяването на терапевтичния ефект на новите лекарства, за да въведе плащане за резултат от лечението. Мярка, която в министерството и касата отдавна обсъждат, но към момента е неприложима заради липсата на ефективна система за измерване на резултата.
На дневен ред отново е и идеята за въвеждането на автоматизираните и полуавтоматизирани системи за приготвяне на онколекарствата в болниците, а в новия рамков договор са заложени и някои мерки за по-рационалната употреба на скъпите медикаменти, за да не бъдат разхищавани.
Не на последно място здравната каса трябва да започне да прави по-адекватна бюджетна политика, което включва и непопулярни решения, ако смята, че по този начин защитава обществения интерес. Но това няма как да се случи само и единствено с финансови аргументи, какъвто беше случаят с падналия мораториум. А за да взема адекватни решения, касата трябва да събира информация и да е наясно със задаващите се с в следващите години разходи, за да не е в ролята на изненадана, когато й представят сметката – било то за лекарства или за лечение в чужбина.
Както здравният министър Кирил Ананиев в характерния си стил на бюджетар се изрази при подписването на Националния рамков договор, ключовите думи през тази година ще бъдат "контрол" и "дисциплина". Въпросът е контролът да отговаря на реалностите в ХХI век и заедно с дисциплината да важат за всички, а да не са избирателни.
Което е трудно начинание в система, разкъсвана от многобройни лобистки интереси, управленска немощ, обръчи от приближени на властта болници и много силен материален стимул разхищенията да продължат.
Материалът е публикуван в сайта Mediapool.bg





















А защо в този сайт не се коментират статиите във Фрог нюз относно Медицинския одит? Страх ли ви е? Та публикуваното в поредицата от статии е изключително тревожно за равнището, на което се намира т.нар. медицинско ДАНС под вещите грижи на Златица Петрова.
Да, така е. Четете Фрог Нюз.
Новите молекули,новите болници и тъпотата на управлението са трите конника на апокалипсиса